نقص لوله عصبی در جنین و نوزاد | علائم، تشخیص و درمان
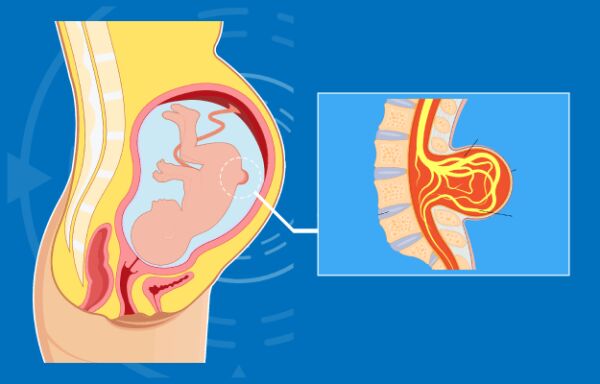
یکی از توصیههای اولیه به زنانی که قصد بارداری دارند، مصرف اسید فولیک (Folic Acid) است زیرا در صورت کافی نبودن ذخایر این ماده، ممکن است جنین به نقص لوله عصبی مبتلا شود. نقص لوله عصبی، مجموعهای از ناهنجاریهایی است که در رشد نخاع و مغز برخی از نوزادان رخ میدهد. در ادامه قصد داریم، در مورد علت نقص لوله عصبی و روشهای پیشگیری یا درمان آن بیشتر توضیح دهیم.
پادکست خلاصه مقاله نقص لوله عصبی در جنین:
با نصب اپلیکیشن گهواره، در جریان تغییرات هفته به هفته بارداری خود قرار میگیرید. این برنامه، اطلاعات تخصصی درباره رشد جنین، سلامت مادر و تغذیه ارائه میدهد و تمامی آزمایشات و معاینات بارداری را یادآوری میکند و هر روز یک پیام مشاورهای متناسب با سن بارداری خود دریافت خواهید کرد.
نقص لوله عصبی چیست؟
در اولین ماه بارداری که بیشتر زنان حتی از بارداری خود مطلع نیستند، ساختاری به نام لوله عصبی در جنین شکل میگیرد. همزمان با رشد جنین، این لوله عصبی نیز رشد کرده و ساختار پیچیدهتری به خود میگیرد و مغز، بافت مننژ، اعصاب و در نهایت ستون فقرات و سیستم عصبی را شکل میدهد. نقص لوله عصبی یا Neural Tube Defects که به اختصار (NTD) نامیده میشود، زمانی رخ میدهد که لوله عصبی به درستی بسته نشود. از آنجایی که رشد یا نقص در این لوله، در اولین روزهای بارداری رخ میدهد، حساسیت بسیاری دارد. خوشبختانه امروزه با گسترش روشهای پیشگیرانه، احتمال بروز نقص لوله عصبی در بارداری، یک در هزار است.

انواع نقص لوله عصبی در کودکان
سه نوع نقص ممکن است در لوله عصبی رخ دهد که به شرح زیراند:
* مقاله جنین مرده ولی خونریزی ندارم را مطالعه کنید.
اسپینا بیفیدا (نقص نخاع (spinal cord))
هر سال، از هر 1000 نوزاد، یک نفر با اسپینا بیفیدا (مننگومیلوسل)، ناهنجاری استخوانها (مهرهها) و پوست اطراف ستون فقرات، متولد میشود که میتواند منجر به عفونتهای جدی، مشکلات عملکرد مثانه و روده، هیدروسفالی و فلج شود. در بیشتر موارد، اصلاح جراحی نقص لوله عصبی، بلافاصله پس از تولد ضروری است. این عارضه خود به سه دستهی دیگر تقسیم میشود:
- میلومننگوسل (نقص لوله عصبی باز در جنین)
- مننژوسل
- اسپینا بیفیدا آکولتا (spina bifida occulta)
آنسفالی یا آنانسفالی (نقص مغز)
یک نقص مادرزادی جدی است که در آن نوزاد، بدون بخشهایی از مغز و جمجمه متولد میشود. این عارضه، نوعی نقص لوله عصبی (NTD) است. همانطور که لوله عصبی شکل میگیرد و بسته میشود، به شکلگیری مغز و جمجمه نوزاد (قسمت بالایی لوله عصبی)، نخاع و استخوانهای پشت (قسمت پایین لوله عصبی) کمک میکند. نوعی از آنسفالی به نام آنسفالوسل نیز وجود دارد. آنسفالوسل، برآمدگی یا برآمدگی کیسه مانند مغز و غشاهایی است که آن را از طریق سوراخی در جمجمه میپوشانند.
سندرم طناب نخاعی متصل
سندرم طناب نخاعی پیوند خورده، زمانی رخ میدهد که نخاع به طورغیر طبیعی، به بافت اطراف چسبیده باشد. ناتوانی در تشخیص نخاع بسته شده مانند فلج، میتواند منجر به آسیب ناگهانی در دوران کودکی یا نوجوانی شود. سندرم طناب نخاعی را میتوان از طریق تشخیص برخی ناهنجاریهای پوستی در امتداد خط وسط پشت تشخیص داد. تشخیص ممکن است با اسکن MRI تأیید شود و معمولاً برای جلوگیری از هرگونه آسیب عصبی در آینده، جراحی انجام میشود.
علت نقص لوله عصبی جنین چیست؟
علت تولد جنین با نقص لوله عصبی، هنوز بهطور کامل مشخص نیست اما ممکن است به ژنتیک، تغذیه مادر (از جمله کمبود اسید فولیک) در دوران بارداری یا عوامل دیگر مربوط باشد. با توجه به مبهم بودن علت نقص لولههای عصبی جنین، فاکتورهای مختلفی به منظور جلوگیری از نقص لوله عصبی، کنترل میشود.

برخی از عوامل خطر برای نقص لوله عصبی عبارتند از:
- تاریخچه NTDs ، هنگامی که کودکی با نقص لوله عصبی در خانواده متولد میشود، احتمال اینکه این مشکل در کودک دیگری اتفاق بیفتد به 1 در 25 افزایش مییابد. همچنین اگر پدر بیولوژیکی، سابقه خانوادگی NTD داشته باشد، امکان بیشتری دارد که کودک با چنین نقصی متولد شود.
- ابتلای مادر به دیابت نوع 1، چاقی یا کمبود فولات در بارداری
- مصرف داروهای ضد صرع (مخصوصاً داروهایی که حاوی والپروات سدیم یا والپروئیک اسید هستند)
- سن مادر اسپینا بیفیدا مهم است در مادران نوجوان بیشتر دیده میشود.
علائم نقص لوله عصبی در کودکان
علائم نقص لوله عصبی نوزاد شامل مشکلات جسمانی، مانند فلج، مشکلات کنترل ادرار و روده، نابینایی، ناشنوایی، ناتوانی ذهنی، عدم هوشیاری و در برخی موارد مرگ است. با این حال، برخی از افراد مبتلا به NTD هیچ علامتی ندارند. متأسفانه اکثر کودکان مبتلا به انواع خاصی از NTD میمیرند یا ناتوانی جدی دارند.
سقط جنین با نقص لوله عصبی
متاسفانه نرخ سقط جنین در صورت ابتلا به عارضه نقص لوله عصبی، به طور قابل توجهی بیشتر از (48٪) سایر نقصهای مادرزادی (20٪) است. این امر به ویژه در موارد اسپینا بیفیدا، در جمعیت مورد مطالعه، قابل توجه است. در مورد بارداری مجدد بعد از سقط، باید بسیار هوشیارانه عمل کرد زیرا احتمال ابتلای نوزادان بعدی را افزایش میدهد و باید تحت نظر پزشک انجام شود.
تشخیص نقص لوله عصبی در جنین با سونوگرافی
آیا نقص لوله عصبی در سونوگرافی مشخص میشود؟ بله. ریسک نقص لوله عصبی را میتوان در سونوگرافیها بررسی کرد. متأسفانه اگر جنین به سندروم نقص لوله عصبی مبتلا باشد، هیچ علامت ظاهری که با آن مرتبط باشد را نخواهید داشت و تنها از طریق آزمایش نقص لوله عصبی، متوجه آن خواهید شد.
پزشک ممکن است از آزمایشهای زیر، برای کمک به تشخیص نقص لوله عصبی (NTD) در غربالگری قبل از تولد استفاده کند:

- آزمایش خون: نقص لوله عصبی، در غربالگری دوم و با بررسی میزان آلفا فتوپروتئین (AFP) در خون، در هفتههای 16 تا 18 بارداری بررسی میشود. در حدود 75 تا 80 درصد از افرادی که جنینشان به NTD مبتلاست، میزان آلفا فتوپروتئین جنین بیشتر از حد طبیعی است. وقتی سطح آن بالا باشد، آزمایشهای دیگری برای بررسی دقیقتر آن انجام میشود.
- سونوگرافی جنین (قبل از تولد): سونوگرافی در دوران بارداری، دقیقترین روش برای تشخیص نقص لوله عصبی در جنین است. برای این کار، معمولاً سونوگرافی در سه ماهه اول (هفتههای 11 تا 14 بارداری) و سه ماهه دوم (هفتههای 18 تا 22 بارداری) انجام میشود.
- آزمایش آمنیوسنتز: پزشک از این آزمایش، برای بررسی NTD و سایر نقایص مادرزادی جنین استفاده میکنند. در طول آمنیوسنتز، از یک سوزن برای برداشتن نمونه مایع از کیسه آمنیوتیک که جنین شما را احاطه کرده است، استفاده میکنند. شما میتوانید این آزمایش را در هفته 15 تا 20 بارداری انجام دهید. این آزمایش ریسکهای خاصی به همراه دارد. حتماً با پزشکتان در مورد روند آن صحبت کنید.
* مقاله اعداد نرمال آزمایش غربالگری اول را مطالعه کنید.
درمان نقص لوله عصبی جنین
بسته به شدت بیماری، گزینههای درمانی مختلفی درمان نقص لوله عصبی جنین وجود دارد:
- درمانی برای آنسفالی یا اینانسفالی وجود ندارد. نوزادان مبتلا به این شرایط، معمولاً مرده به دنیا میآیند یا اندکی پس از تولد میمیرند.
- درمان اسپینا بیفیدا و آنسفالوسل
- درمان برای اسپینا بیفیدا و آنسفالوسل، به شدت بیماری و دیگر بیماریهای احتمالی نوزاد شما بستگی دارد. جراحی، یک گزینه رایج برای هر دوی اینهاست. معمولاً آنسفالوسل را با جراحی درمان میکنند تا قسمت بیرون زده مغز کودک و غشاهای پوشاننده آن را دوباره در جمجمه او قرار دهند. سپس دهانه جمجمه کودک را میبندند.
- درمان میلومننگوسل، رایجترین شکل اسپینا بیفیدا، معمولاً شامل جراحی برای ترمیم شکاف ستون فقرات جنین است. پزشک میتواند قبل از تولد (جراحی جنین) یا اندکی پس از تولد (جراحی پس از زایمان) عمل جراحی را انجام دهد.
درمان طولانی مدت برای هر دو بیماری، به وضعیت کودک شما بستگی دارد. ممکن است در طول زمان به چندین عمل جراحی و سایر درمانهای مرتبط با عوارض، مانند شنت برای درمان هیدروسفالی (مایع اضافی اطراف مغزشان) نیاز باشد.
پیشگیری از نقص لوله عصبی جنین
متاسفانه به دلیل نامشخص بود علت دقیق روشهای زیادی برای پیشگیری وجود ندارد. کمبود فولیک اسید و نقص لوله عصبی رابطه مستقیم با هم دارند. مصرف فولیک اسید قبل و هنگام بارداری میتواند به پیشگیری از NTD در کودک کمک کند. هر روز یک مکمل ویتامین با 400 میکروگرم اسید فولیک مصرف کنید. مصرف این مقدار اسید فولیک را هر روز، حداقل 1 ماه قبل از بارداری و از 12 هفته اول بارداری شروع کنید.
حدود 2 از 3 نقص لوله عصبی را میتوان با افزایش مصرف فولات (اسید فولیک) و حداقل یک ماه قبل از بارداری و در طول 3 ماه اول بارداری، پیشگیری کرد. سطوح کافی فولات در روزهای اولیه رشد جنین، به ویژه در هفته سوم و چهارم، دورهای که در آن نقص لوله عصبی رخ میدهد و بسیاری از زنان نمیدانند باردار هستند، حیاتی است.

همچنین میتوانید میزان فولات را با خوردن غذاهای غنی شده با آن در رژیم غذایی روزانه خود یا با مصرف مکمل اسید فولیک، افزایش دهید. منابع خوب فولات عبارتند از: سبزیجات برگ سبز، میوهها (مرکبات، انواع توتها و موز)، حبوبات و برخی غلات. زنانی که داروهایی برای کنترل صرع، تشنج یا اختلالات روانپزشکی مصرف میکنند، باید قبل از مصرف فولات، با پزشک خود صحبت کنند؛ زیرا میتواند در نحوه عملکرد داروهایشان اختلال ایجاد کند.















 روزانه پیام مشاور، متناسب با سن کودکتون دریافت کنین.
روزانه پیام مشاور، متناسب با سن کودکتون دریافت کنین.  سوالاتتون رو از مامانای با تجربه بپرسین.
سوالاتتون رو از مامانای با تجربه بپرسین. با بازیهایی که به رشد هوش و خلاقیت فرزندتون کمک میکنه آشنا بشین.
با بازیهایی که به رشد هوش و خلاقیت فرزندتون کمک میکنه آشنا بشین.